Blog記事一覧 > 未分類 - 石本接骨院の記事一覧

人生で一度しかない子どもの”成長期”、子を持つ親御さんでしたらすくすく大きく育ててあげたいですよね。
特に「身長」というのは様々な場面でメリットが大きく、モデルさんのようなスラっと伸びた綺麗なプロポーション、スポーツ選手であれば運動パフォーマンスにもつながります。
身長は伸ばしたいと思っても、願いだけでは伸びません。
しかしながら「これだけやればいい」という単純なものでもありません。
両親の遺伝的要素もありますが、科学的に身長が伸びやすいことを取り組みながら、成長期を過ごすしかありません。
今回は成長期に身長が伸びやすくなるポイントをお伝えします。
身長を伸ばすためには3つのポイントだけ!
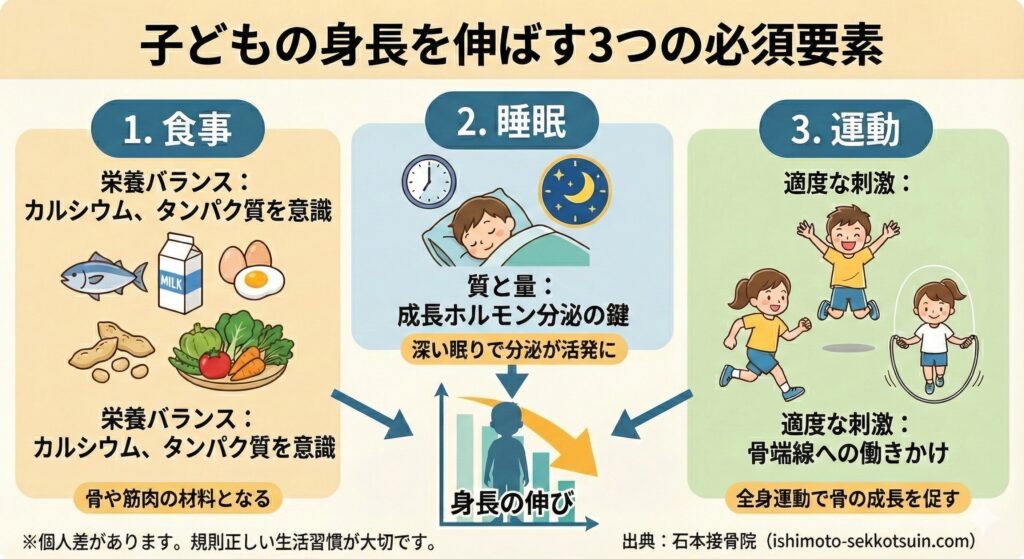
身長を伸ばす要素は意外なほどにシンプルです。
①食事
②睡眠
③運動
実はこの3つだけなんです。
「なんだ、そんなことか」と思うかもしれませんが、この3つの要素を質高く継続できるかが非常に重要です。
当院では”伸び活”という子どもの成長サポートを行っていますが、身長が低く悩んでいる方の話を伺うと、寝るのが遅い、全然食べれない、など共通した悩みを多く聞きます。
それぞれの項目ごとに解説していきます。
①子どもは大人の3倍栄養が必要!?
好き嫌いせず、モリモリよく食べること。これは基本中の基本です。
しかし大人と同じ量を食べているだけでは、子どもは栄養が不足してしまう場合があります。
栄養がどういった場面で使われるか、おさらいしましょう。
1、基礎代謝
これは生きるために必要な最低限の栄養。寝ていてもカロリー消費が行われるもの。
2、ダメージの回復に使われるもの
基礎代謝に加えて、運動によって消費した栄養やダメージを負った体を回復させるための栄養。
3、成長に関する栄養
骨や内臓、筋肉などを大きくするための栄養。
特に優先されるのは基礎代謝に必要な栄養とダメージの回復に使われる栄養です。この2つは不足すると生命維持に関わったり、怪我などにつながることから体は優先的に摂取した栄養を使います。
極端な例えですが、身長が小さくても命に関わりはしませんよね。でも栄養が枯渇してしまえばいずれ飢えてしまいます。
つまりどれだけ「たくさん食べている」と思っていても、身長が伸びない、体重が増えない場合は、食事量が不足しているのです。
運動をしていない大人で考えると基礎代謝に必要な栄養さえあれば、十分生きることができます。基礎代謝以上にカロリーを摂取してしまうと太ってしまいます。
このことから考えると、子どもは上記3つに栄養が必要ですから、大人の3倍栄養を取らなければいけないのです。
なんだかんだポッチャリ気味の子が大きなパワーを発揮して活躍してますよね。
体が大きいというのはそれだけでアドバンテージなのです。最近の風潮ではルッキズムなどの影響からか、子どものうちから見た目に気を使い食事を全然取らない子が増えています。
子どものうちはよく食べて体を大きくすることが何より重要です。
②やっぱり「寝る子は育つ」
なんだかんだ、よく寝る子は大きくなります。
塾や習い事、家庭事情などから寝る時間が後ろにずれがちなご時世です。さらにスマホやタブレットなど脳が興奮するデバイスが普及しているため、なかなか寝付けないことやベッドサイドまで持っていって夜更かしする、というケースも多く聞かれます。
「21時には寝ましょう」
よく聞くと思いますが、これはご存知のように成長ホルモンの分泌に関わるからです。
最近の研究では、寝る時間ではなく「入眠直後から2〜3時間で成長ホルモンの分泌が増加する」と言われています。たくさん成長ホルモンが分泌された状態で朝までしっかり体に作用することで、体が大きくなっていきやすいのです。
寝る時間が遅くなっても、朝起きる時間は変わらないことが多いです。
寝る時間が後ろにズレればズレるほど成長ホルモンの分泌量は少なくなり、体に作用する時間も短くなってしまいます。
結局のところ、21時ごろに布団に入り22時ごろには熟睡している状態が体にとっては成長しやすい状態なのです。
「寝る子は育つ」
とはよく言ったものですね。
③ジャンプ系の刺激は伸びやすい
なぜバスケットボール選手やバレーボール選手の身長が大きいのか。
たまたま身長が大きい人たちが集まっているという訳ではありません。
身長が伸びるためには骨が縦に伸びる必要がありますが、そのためには「骨端線」という骨の伸び代のようなものが重要です。この骨端線にジャンプによって地面から突き上げるような刺激を受けることによって縦に伸びやすくなるのです。
では野球やサッカーをしている人もバスケやバレーをしなければならないかと言えば、そういうことではありません。
ジャンプする刺激でいえば、縄跳びやトランポリンなど、比較的取り組みやすい方法がありますから、日々の体づくりや運動の一環として行ってみるのもいいと思います。
身長を伸ばしていくためには、これらの要素をガッチリ噛み合わせながら日々過ごしていくしかありません。
1日で何十センチも伸びるわけ無いのですから、三日坊主ではなく継続が重要です。食事面や睡眠時間、運動内容など、思い立って変えてみても続かなくては意味がありません。
まずは地に足ついた方法から取り組み、体の反応を見ながら少しずつ改善していくのがおすすめです。
当院で行っている「伸び活」では、こういった要素を詳しくカウンセリングしながら、その子にとって最善の方法を提案しています。

・Inbody(体組成測定)により正確に体の状態を分析し、不足している要素を洗い出します。
・エコーによって骨端線の残り具合を確認し、身長の伸びるポテンシャルを確認します。
・骨の成長に必要なカルシウムやビタミンDをはじめとする栄養指導を行います。
・成長ホルモンが分泌されやすくなるジュニアでも安心の加圧トレーニングを行います。
こういった内容を専門的に分析、管理しながら日々行うことで、身長が伸びやすい環境を作ることができるのです。
成長期なのに身長が伸びなくて悩んでいる、
両親の背が低くて子どもの身長が心配、
体を大きくしてスポーツで活躍したい、
など少しでも成長や身長に関してお悩みの方は、石本接骨院にお気軽にご相談ください。
最後までお読みいただきありがとうございました。
こんにちは。
佐倉市王子台にある石本接骨院です。
まだ梅雨時期ですが、もう夏なのかな?と思うくらい暑い日が増えてきましたね。
半袖で過ごすのが心地よい季節になってきました。
皆さん水分はしっかり取っていますか?
気付かないうちに水分不足になってしまうことも多いこの時期・・・
1日2リットル飲んだ方が良いなんて話もありますが、なかなか難しく感じたりしますよね・・・
当院でも患者さんとの会話の中で、暑い時期の水分補給について聞かれることが増えてきました。
今回はどのようなことに気を付けて水分を摂っていくと良いのか、具体的に説明していきたいと思います。

1.なぜ水分を摂ることが大切なのか
ご存じの方も多いと思いますが、私たちの身体の60%は水分です。
普通に生活しているだけでも、約2.5Lの水分が、汗や尿、皮膚からの蒸発などによって失われます。
体内から水分が1%失われるとノドの渇きを感じ、2%失われるとめまいや吐き気、食欲減退などに見られます。
5%を失うと脱水症状や熱中症の症状が現れ、10%を失うと筋肉の痙攣や循環不全が起こり、20%が失われると人は死に至ります。
中でも、アスリートは水分をたくさん含んだ筋肉が多いと言われています。
脱水や熱中症のリスクを防ぐためだけではなく、健康を維持するためにも水分補給は欠かせません。
一日の水分摂取量は、食事1.0L、体内で作られる水0.3L、飲み水1.2Lとなり2.5Lが必要となってくるのです。
2.水分不足のサイン
①のどが渇く
「のどが渇いた」と感じた時は、すでに脱水状態が始まっています。
のどの渇きを感じる前に水分を摂るのがおすすめです。
②トイレに行く回数が少ない
尿意の頻度は個人差がありますが、適切に水分が摂れていれば、日中はおよそ2~3時間に1回は尿意を催します。
3時間以上尿意を感じない時は、水分不足の可能性があるので注意しましょう。
3.水分補給のタイミング
起床時、食事中、入浴前、就寝前に加えて、1時間半~2時間おきに水を飲むことをおすすめします。
また、外出時はペットボトルや水筒などを飲み物を持ち歩き、こまめに水分補給をしましょう。
1回あたり、コップ1杯(200ml)が目安になり、胃に負担をかけないよう少しずつ飲むようにしましょう。
また、食事からも水分が摂れるのでみそ汁(汁物)、野菜や果物を積極的に食べましょう。

4.水分補給に適した飲み物
・麦茶
・ルイボスティー
・炭酸水
・水
水分補給には、ノンカフェインで糖分の無い飲み物が推奨されています。
上記のいずれも水分補給に適したメリットがあり、飲料水の中でも最も身近な水道水は、厚生労働省が定めた厳しい水質基準をクリアしているためそのまま飲むことが出来ます。
5.水分補給に適さない飲み物
・アルコール飲料
・カフェイン飲料
・ジュース
・スポーツドリンク
水分補給にならないのは、カフェインによる利尿作用や糖質の高い飲み物が挙げられます。
これらの過剰な摂取によって肥満や糖尿病のリスクを高めるので注意が必要です。
また、”スポーツドリンク”は一見良さそうに思いますが、水分補給には不向きなことがほとんどです。
塩分や糖分が含まれており、過剰に摂取することで「ペットボトル症候群」といった急性の糖尿病や肥満のリスクが高まるためです。
スポーツドリンクは、常時飲むのではなく、運動時のスポーツなどによって失われた水分やミネラル分を補給する際に適量だけ摂取するようにしましょう。

6.体調不良の時の飲み物
・経口補水液
適切な栄養バランスによって脱水症状や下痢などの症状へアプローチが出来ます。
加えて糖分やカロリーが多く含まれないことで、胃腸に負担が少なく済みます。
7.「かくれ脱水」とは?
体重の1~2%程度の水分が失われ、脱水症状になりかけていることです。
自覚症状がないため、気付くのが遅れてしまい、重篤の状態になることがあります。
特に、子どもや高齢者はなりやすいと言われているので、注意が必要です。
子どもの場合、脱水の訴えが少ないため、一緒に過ごしていても見落としてしまうことがあります。
8.子どもの体調管理に気を付けよう
子どもが大人よりも身体が小さく、様々な機能が未熟であることから、熱中症になりやすいと言われています。
その理由としては
・体調調節機能が未熟
・身体の水分割合が多い(子どもは70%)
・地面から近い
・脱水症状になりにくい
・熱中症の症状に気付きにくい
夏に屋外で活動をする場合、子どもは一度にたくさんの水分を摂れないので、15~20分に一回の頻度で水分補給をするのがベストです。
水分を摂取してから身体に吸収されるまでは20分ほどかかるため、運動や外出の30分ほど前に、多くの水分補給をしておくことも重要です。
顔色や体調など子どもの様子を細かくチェックしていくようにしましょう。
9.まとめ
暑い時期は、特にこまめに水分を摂ることが大切になってきます。
まず朝起きたら一杯水を飲むことを習慣にしていきましょう。
これからますます暑くなるので、熱中症に気を付けながら、心も身体も元気に過ごしていきたいですね!
身体の痛みや何かお困りのある方はお気軽に石本接骨院までご連絡下さい!
千葉県佐倉市の石本接骨院です。
今回は最近トラブルになりやすい、整形外科と接骨院のかかり方について解説していきたいと思います。
結論から言うと、
・エコーがある接骨院が近くにあるなら先にかかった方がオススメ
・そうでなければ整形外科
・いずれにせよケガを見る環境が整っていてクチコミなどの評判がいいところ
なぜこのような結論になったか、気になる方は読み進めてください。2分もあれば読めます。
そもそも整形と接骨院、何が違うのか?
これは非常によく聞かれる質問なのですが、基本的には運動器と呼ばれる骨、筋肉、靭帯、関節、腱などのケガを扱う点で共通しています。
わかりやすい違いは、
・レントゲンやMRIなどの検査
・注射や投薬(湿布など)
・手術
この3点です。
昨今、「ケガをしたら整形外科に行く」というお考えの方が非常に多くなっています。これはひとえにケガを扱う接骨院が非常に少なくなっているせいです。情けない限りです。佐倉市の接骨院もその傾向が非常に強く、この地域の方々は皆さんケガをすると整形外科に行かれます。
余談)肩を脱臼した患者さんが検索して上位に表示された接骨院に行ったら「うちでは出来ません…石本さんならやってもらえると思います」というような地域が佐倉市です。
ではなぜ皆さん「ケガをしたら整形外科」となるのか。これはレントゲンを撮ってもらいたいからだと思います。
ケガや痛みの状態を自分では判断できませんから「とりあえずレントゲン」ということです。しかしレントゲンでわかるのは「骨折」と「ガン」だけです。筋肉や靭帯の損傷は分かりません。レントゲンで骨に異常が無ければ痛み止めや湿布を処方されて経過観察という流れとなります。
では接骨院は何ができるのでしょうか。
「骨折・脱臼・捻挫・打撲・挫傷」の5つの外傷に対して療養費(分かりやすく”保険”)を使って処置ができます。骨折と脱臼は”初回”のみ柔道整復師の判断で処置をすることが許されており、2回目以降の施術に関しては医師の診察及び”同意”を得た場合に限り、行うことができます。
※意外とこのルール、知らない方が多いです。
これもあまり知られていませんが、接骨院ができる処置の中で医師と共通しているものが2点あります。
・ギプス固定
・エコー(超音波画像診断装置)
※エコーは柔道整復師が用いても問題ないと国が認めています。詳細は今回は省きます。
この2点はその接骨院が「勉強して、技術があって、設備が整っていれば」医師と同水準の処置を受けられます。なぜこのような枕詞にしたかというと、先述したように昨今はケガをすると整形外科に行く方が多く接骨院にケガが来ません。しかしそれでは接骨院に患者さんが来院せず潰れてしまうので、分母の多い「肩こりや腰痛」をはじめとする痛みを扱う接骨院が増え、自ずとケガが見れなくなっていってしまったのです。
いまや5万件あると言われる接骨院ですが、エコーの普及率は未だ10%程度と言われています。エコーが普及する前は問診、触診、視診などで判断していましたが、技術が目まぐるしく進歩している現在、ケガを見る上でエコーは欠かせません。整形外科に必ずレントゲンがあるのと同じです。
「エコー設備がある=ケガを見る準備をしている」という構図になることから、エコーの普及率で考えるとケガを見る準備をしている接骨院はわずか5000件程度ということになります。全国で考えると非常に少ないです。各市町村に2〜3件程度じゃないでしょうか。
ケガを見るということは骨折や脱臼、重度の捻挫も来院することを想定してギプス固定も必要です。上述した5000件の接骨院はギプス固定もできる可能性が高いと思います。
こういった観点からも患者さんはケガをしたら「接骨院ではなく整形外科」という流れが出来上がっているということです。
整形と接骨院、保険的な問題
どちらにかかるかは患者さんが決めることですが、保険の都合上、先に整形外科にかかってしまうとその後の制約が多くなることがあります。そもそもの話、整形と接骨院は保険の仕組みが違います。
整形外科=医療保険
接骨院=療養費
患者さんが分かりやすいように一括りに「保険」という言葉で説明することが多いですが、実は大きく違います。整形外科に限らず病院にかかる際は保険証を出せばだいたいは保険で診てくれます。
しかし接骨院は「いつ、どこで、何をして」がはっきりしている概ね1週間以内に発生したケガや痛み、のみ保険の適応範囲となっています。いつ痛めたかわからない、体のケアが目的、単に揉んで欲しい、といった理由では保険適応とならず自費での施術となります。
接骨院での適応範囲は最近少しずつ浸透してきているように思いますが、まだまだなんでも保険が使えるという印象をお持ちの方も少なくありません。未だに「保険使えないの?じゃあいいや」なんて帰られる方もいらっしゃいます。
さらにトラブルの原因になりやすいのは、整形外科にかかってから接骨院に来院されるケースです。
「医科併給」という言葉があるのですが、”接骨院と整形外科で同じことをしてますよ”という理由で保険が使えなくなることがあります。
最も多いのが「投薬」で湿布や痛み止めを出されている期間は、直接は診ていないものの薬で医師が管理していますよ、という理由で接骨院での施術を保険適応としないケースが最近増加しています。
またケガをした際に「早く治したい」という想いから整形外科と接骨院で同時期に同部位の治療を受ける方もいらっしゃるのですが、これも保険が使えないケースになります。
一般の方が想像する以上に我々はシビアな保険制度の中で、ケガをして困っている患者さんを助けようと日々奮闘しているのです。※その一方、未だに不正をするような不届者もいますから接骨院選びは慎重にしてもらいたいものです
こう言うと烏滸がましいですが、評判の良い接骨院があるなら先にかかった方がいいです。整形外科から転院される患者さんの保険請求は頭を悩ませます。整形外科は接骨院なんて眼中にありませんから、接骨院の保険のルールなんて知らない先生がほとんどです。
反面、接骨院はもともと保険のルールが厳しい中で運営しているので各方面の保険制度も理解した上で、施術を提供できます。
医師の診察が必要な場合は、接骨院で紹介状を作成して転院してもらえれば保険制度的にもスムーズに進みます。
結局どこにかかればいいのよ
結論、あなたの信じる方に行けばいいです。
こう言っては身も蓋もないですが、ケガをした方が住んでいる地域の環境によっても違いますし、医療機関の評判も大いに関係するでしょう。評判最悪でも自分にはあっていると感じたり、すごい評判が良くてもなんか合わなかったり。
結局はヒトがヒトを治療する以上、相性があります。好きな方に行ったらいいです。
しかし「少しでも早く治したい」場合、設備が整っていて”エコーがある”接骨院にかかることをオススメします。
整形外科はなんでも保険を使える一方でみんなが平等に受けられる最低限の治療となります。骨折してギプス巻いて次の診察は2週間後、骨に異常は無いから湿布で様子見て、など。
みなさんこうなるとわかっているのに、なぜか整形外科にかかりたがります。安心したいからだと思いますが。
※あまり大きな声では言えませんが、佐倉市内の整形外科では「接骨院なんて行かなくていい」とお考えのドクターが多い印象です。私も患者さんの早期回復を第一に連携を図りたいと思っても、なかなか思ったように連携が取れないことも多く、患者さんには申し訳なく思います。ドクターに信頼して頂き患者さんのために連携が図れるよう精進いたします。(佐倉市の接骨院、もっとちゃんとしろ!!(心の声))
話が逸れましたが、その点、接骨院の方がフットワーク軽く臨機応変に対応できることが多いです。医師と連携しなければいけないケガや痛みもありますが、物理療法や運動療法などを駆使して「積極的なリハビリ」が可能です。ただ治るのをじっと待つのではなく、積極的に改善方向に進んでいくのです。※保険の範囲内では限界がありますから自費の施術となることもあります。
目的地に早く着くために下道で行くか、高速道路で行くか。下道は無料ですが時間がかかります。高速道路は早く目的地に着きますが有料です。
特に急がずのんびり治るのを待てる方は、保険中心の治療を受けられたら良いですし、1日でも早く治したいなら保険と自費を駆使すれば良いのです。※院によって違いますが、多くの整形外科はあまり自費治療の提案をしない印象があります。
こういった背景やあなたのケガを取り巻く環境を考慮した上で、選んだ方にかかれば良いのです。
私自身、柔道整復師で接骨院側ですからケガをしたらまず相談して欲しいな、と言うのが率直な想いです。しかし何度も言うように、先述しているかかってもいい接骨院は「エコーがあって、ケガを見る準備や勉強をしてて、設備が整っている」接骨院に限ります。
そういった接骨院が無い地域にお住まいの方は、整形外科に行かれた方が無難でしょう。
最後までお読みくださりありがとうございました。
佐倉市王子台にある石本接骨院です。
4月になり、暖かい日が増えてきましたね。
梅や桜が咲いて、春を感じることも多くなってきました。
また、ジョギングやスポーツをするのに動きやすい季節になってきています。


寒かった冬は動くのが億劫だったのに、暖かくなったら気持ちが開放的になって“動きたい”という気持ちが出てくる方も多いように思います。
張り切って久しぶりに身体を動かしたら“ケガをしてしまった”という経験はありませんか?
突然のケガに慌ててしまうこともあるかもしれませんが、そんな時の対処法を知っていればケガが悪化するのを最小限に抑えることが出来て、痛みの引きが早くなることが多いです。
患者さんからよく聞かれるのは『ケガをした時は、温めるの?冷やすの?』という疑問です。


今回は捻挫や打撲をしてしまったかもしれないという観点で、具体的に解説していきたいと思います。
ケガをした時には、温めるの?冷やすの?
これに関しては様々な意見がありますが、まずは『冷やす』ことが効果的です。
打撲や捻挫のようなケガをした直後は炎症の初期段階と言えるので、冷やすことが重要となっていきます。
なぜ冷やすと良いの?
主にこの2つの理由があります。
・皮膚や組織内の血管が収縮することで、患部への血流が減少し、腫れや炎症、内出血が抑えられる
・細胞の代謝活動を低下させて、組織の損傷が最小限に抑えられ、痛みを減少させられる
ということがあります。
いざという時の為に、すぐに対応出来るようにしておきたいですね。
どうやって冷やしたら良いの?
よく保冷剤や冷却シートなどで冷やそうとする方がいますが、当院で一番おすすめしているのは“氷水で冷やすこと”です。
それはなぜかというと、氷水は0℃以下になることはないので、冷やしすぎるということを防ぐことが出来ます。
ケガをした所に氷水を当てると始めは冷たいと思いますが、徐々に感覚が麻痺してきて冷たさを感じにくくなります。その状態になれば十分患部を冷却できています。
痛みがある間はずっとアイシングをされる方がいらっしゃいますが、だらだらと長い期間のアイシングによって治癒力も働きにくくなってしまいます。
アイシングはケガをした当日もしくは翌日までで、特にズキンズキンと拍動性の痛みがある時に行うのがいいでしょう。
当院での実例
患者さん①
ある日、足をぐきっと捻ってしまった感覚がありましたが「すぐ治るでしょ」と何もせず放置していました。
すると、みるみるうちに腫れてすごく痛いし、歩くのも大変になってきた…
これは放っておいたら更にまずいことになるかもしれない…そんな思いで来院されました。
いらした時には、痛めた日から一週間は経っていて、ギブスを巻く時期は過ぎている…
そこから、サポーター装着。治療、リハビリの日々が始まりました。
「もっと早く来ればよかった」「そしたらこんなに長引かなかったのに」そんな後悔が患者さんからはよく聞かれていました。
時間がかかってしまいましたが、定期的に通って下さり頑張ってリハビリをして日常生活も不自由なく送れるようになってきました。
患者さん②
学生でスポーツをしている患者さんは足首を痛めた時の適切な対応がわからず何もしない状態で、ケガをしてから4日目に来院。
捻挫レベルは当院の見立てではギブスをした方が良いぐらい損傷している状態でした。
でも「大事な試合があるから」「休めないから」とスポーツを完全に休むことはなく過ごしました。
結局、2ヶ月もの間痛みが取り切れず、現在も治療と並行して出来る範囲でクラブの練習に参加しています。

上記の例から見ても
すぐに適切な対応や処置をしていたら、もっと早く痛みが取れ、不自由なく歩けていたり、好きなスポーツを全力で楽しめるようになっていたかもしれません。
対応が少し遅れるだけで、改善するスピードはどんどん遅くなります。その時々で重要な大会を控えていたりすると優先順位を適切に判断できず、目先のスケジュールだけで治療を後回しにします。出たかった試合になんとか出れても痛みは改善するどころか悪化すればその次の試合スケジュールにも影響してしまうでしょう。
ケガは誰しも不運なタイミングで起こってしまいます。復帰できるまでにどれくらい日数が必要で、重要な試合に向けて戦略的に休養やリハビリをどう行うか計画を立てることが非常に重要です。
一流のアスリートが一流の医療を受けているとしても、ケガからの復帰のタイミングを判断するのは非常に難しいので、それを自己判断することがどれほど危険なことか知っていただきたいと思います。
当院の想い
ケガや身体の痛みで苦しい思いをする人を減らしたいという想いがあります。
早く痛みを取り除いて、患者さんそれぞれが好きなこと、やりたいことを思う存分楽しんで欲しいと心から思っています。
そのために身体の痛みを時間をかけずに取り除くことを第一優先にして施術をしています。
患者さんのケガをした直後の対応と、当院での治療が合わされば最短でケガが改善していくはずです。
ケガを治すためにそれぞれが取り組めることを一緒に行っていきましょう。
まとめ
ケガをしたら、まずは安静にして冷やすということが大切です。
これを知っていて「実践」することでケガが早く治るための大きな一歩を踏み出せます。
そして、最低でも3日経っても痛みが引かない場合はお近くの医療機関にかかるようにしましょう。
患部が痛いのに「すぐ治るでしょ」と様子を見ていると、痛みが長引いてしまうことがあります。
医療機関にかかって適切な処置受けることがケガが治る近道となるはずです。
身体の痛みやお悩みなどがある場合は、お気軽に石本接骨院へご連絡下さい。
皆さまが好きなこと、やりたいことが出来るように全力でサポートさせて頂きます。
症例報告を部位ごとに紹介していますので、ぜひご覧ください。
何か身体の不調や痛みなどあれば石本接骨院までお気軽にご連絡下さい!
佐倉市王子台にある石本接骨院です。
おかげさまで開院して1年が経ちました!
現在、たくさんの患者さんに来院して頂いております。
そのほとんどが口コミやご紹介で来てくださっています。
皆様いつも本当にありがとうございます。
先日、患者さんの来院層の統計を出してみたところ、なんと半数以上が学生でした!
しかもスポーツをしている子どもたちが大多数を占めていたのです。
どうして多くのスポーツしている子どもたちに支持して頂いているのか。
当院の強みをご紹介していきます!
1、早期復帰を目指しているから
当院は市内の接骨院で唯一の「エコー観察機器」を導入しています。
エコーでケガや痛みの原因を素早く正確に鑑別し、原因がはっきりするので最短で治すための計画を立てることが出来ます。
痛くなった原因の動きを痛みの治療と並行して運動で改善していくので、早期復帰が可能です!
2、早期発見・予防に力を入れているから
エコーをフル活用して、スポーツをしているチームに出向き、ケガがないかチェックをして早期に発見出来るように心がけています。
また、ストレッチやトレーニングを伝えてケガの少ない身体になるよう予防をしていくことの重要性を伝える活動に力を入れています!
3、当院独自の無料で行う【公益外部活動】
当院は外部活動の一環として、スポーツをしている子どもたちのチームへ出向き、講座やエコーでの検診、ストレッチなどの実技を「無料」で行っています。
市内の野球チームやサッカーチームへケガをしてから接骨院や病院に行くのではなく、ケガをこちらから見つけに行って未然に防げるよう努めています。
また正しいストレッチを伝えたり、ケガ予防の重要性などをわかりやすく教えて、子どもたちが自分自身の身体を知り、自分の身体を管理できるような講座もしております。
ケガに悩まされることなく、子どもたちが全力でスポーツを楽しめるよう願いを込めてこの活動を行っています。
4、早期に復帰できる環境を整えているから
当院はたくさんの治療機器を導入しています。
例えばLIPUS(ライプス)という機器は、20分当てることによって骨折の治療期間を約40%短縮することが出来ます。
またハイボルテージという機器は即効性のある『痛み止め』治療でなかなか取れない痛みに即効性があり早く治したい方に非常にオススメです。(患者様の8割以上がハイボルテージをしています)
さらに痛みを最短で取るように施術計画を立て、施術だけでなく専用のトレーニングスペースでストレッチやトレーニングを行います。
自宅で出来るストレッチやトレーニングをお伝えして、接骨院だけでなく自分で自分の身体を治していく大切さも伝えていっています。
接骨院は町中に溢れていますが、ケガの治療に強く、早期復帰を叶えてくれる接骨院は一体どれほどあるでしょうか。
来院された方の中には「どこで診てもらえばいいのかわからなかった」「ケガをした時に行く所がなかった」という方が多いという印象です。
「ケガの状況を教えてくれない」「しっかり検査をしてくれない」「デンキを当ててるだけだけど早く治るのかな…」
いま通っている接骨院にご不安がある方はエコーがあり原因を突き止めてくれる接骨院を探しましょう。
もし急なケガや身体の不調でお困りの方は石本接骨院へ一度ご連絡下さい。
またスポーツを頑張るチームへの外部活動も無料で行っております。
“うちのスポーツチームにケガチェックに来てほしい”、“ストレッチやトレーニングを教えてほしい”という方は、お気軽にご相談下さいね!
Instagramでも自宅で出来るストレッチやトレーニングをわかりやすく動画でお伝えしています。
ご興味のある方はぜひご覧になってみて下さいね!
佐倉市王子台にある石本接骨院です。
歩いていたらよく見かける『接骨院』『整骨院』『整体院』など・・・
身体の痛みなどで、実際に行ったことがある方もいらっしゃると思います。
でも、行ったことのない方は、「どういうところ?」「何をするところなの?」と疑問に思う方も少なくないのではないでしょうか?
そのような疑問を持つ方へ・・・
今日はわかりやすくご紹介していきたいと思います。

1、接骨院と整骨院の違いとは?整体院って何?
『接骨院』と『整骨院』は名称や呼び方が違うだけで同じものです。
次に、『接骨院・整骨院』と『整体院』の大きな違いは2つです。
*施術者が、国家資格を持っているか
*定められた症状に対して、保険の適用を受けられるか否か
この2つが大きな違いとなってきます。
整体院とは
主に骨格のずれや筋肉のハリなどに対して、独自の手技療法を用いて身体全体をバランスを整える施術をしている所が多いです。
「整体師」は国家資格ではないので、施術者によって技術の差が大きいと言えます。
マッサージを受けられる場所としては、リラクゼーションや整体、エステやもみほぐしなど様々な施術所があります。
受けるにあたって保険適用にはならないので、自己負担となります。
2、接骨院ってどのようなところ?
厚生労働省が定める施術所の中で、国家資格のある柔道整復師が日本の伝統医学で1つである柔道整復術を行う施設です。
法令上は「柔道整復の施術所」とされていますが、一般的には、接骨院、整骨院、ほねつぎなどと呼ばれています。
原因の明らかなケガに対して施術します。
例えば
何かをして(原因)
ぶつけたり(打撲)
ひねったり(捻挫)
伸ばしたり(挫傷)
することです。
場合によっては
骨が折れたり(骨折)
関節が外れたり(脱臼)
の時にも対応が出来ます。
3、接骨院で健康保険(保険証)は使えますか?
原因が明らかなケガによる
『打撲・捻挫・挫傷・骨折・脱臼』
の5つの外傷に対して、健康保険が適応となります。
(骨折・脱臼については、2回目以降の施術は医師の同意が必要です。初回の応急処置は必要ありません。)
接骨院で施術を受けたことがある方はご存じかと思いますが、接骨院で健康保険を使用して施術を受けるには、療養費支給申請書(レセプト用紙)にサインが必要です。
療養費支給申請書(レセプト)への署名は、療育費の受領を柔道整復師に委任する「委任状」の意味があり、被保険者以外に療養費を支払う上で重要な確認要件となります。
病院ではサインは不要なのに、接骨院ではなぜ必要なの?と疑問に思いますよね・・・
次で具体的に説明していきましょう。
4、接骨院でサインが必要な理由について
病院で治療を受ける場合には(3割負担の場合)
1、料金の3割を支払う
2、療養(医療)が提供される
という流れになりますが
接骨院の場合は本来、
1、施術を受ける
2、料金の10割を一旦全額自己負担する
3、自分で保険者に3割分の請求をする
4、10割のうち3割分が療養費として認められれば健康保険から返還される
という「償還払い」の流れになります。
どちらも3割の負担で治療や施術を受けられるのですが、一時的に全額を支払ったり、療養費を請求したりするという手間があるというデメリットがあります。
そこで、患者さんの負担軽減のために、
1、施術を受ける
2、料金の3割を支払い、7割分の請求を接骨院に委任する
3、7割分が保険者から接骨院に支給される
という流れに出来るようになっています。
つまり、接骨院で3割の料金のみ支払い、残りの7割の療養費の請求を接骨院に委任するためなのです。
そして、サインすることによって、接骨院でも料金の3割を支払うだけで施術を受けられるようになるわけです。
療養費の請求は被保険者(保険に加入している人)が行うことになっているため、被保険者の名前を書くことになります。
5、健康保険(保険証)が使えないものは何ですか?
ケガではないものです。
例えば
・日常の疲れなどからくる肩こり、腰痛、体調不良、その他の筋肉疲労など
・慢性痛や年齢からくる身体の痛み
・上記の理由で受けるマッサージなど
保険適応にはなりせんが、自己負担(自費)で施術を受けることが出来ます。

6、接骨院の通う頻度はどのくらい?
結論から言うと、1回の施術だけで痛みをなくすのは難しいです。
※奇跡的にゴッドハンド的な先生に出会うこともありますが、ほとんどの先生は「ヒューマンハンド」です笑
一回で治します!と言っている先生ほど集客のための誇張をしているだけであって、痛みや不調で適切な判断が出来ない時ほどこういった広告に惑わされます。
注意しましょう。
症状によって様々なので、〇回ですと言い切ることは出来ませんが、当院では最短で改善させるための施術や通院期間を「施術計画」としてご提案させて頂いています。
痛みが強いうちは週2~3回ほど、痛みが減ってきたら週に1回は計画的に通って頂くことをおすすめしています。
もう良くなってきたからと自己判断で通院をやめてしまう方も多いですが、治りきらずにいると痛みの原因となる悪いクセが改善しておらず再発の可能性が高まります。
あとどのくらい通うのだろう?と疑問に思ったら、身体のことを一番わかっている先生に相談して不安を解消するのが一番早いです。
接骨院の施術+ご自宅でのケアをしっかりとしながら、元気に心地よく過ごせる身体にしていきたいですね。
今回は接骨院についてご紹介しましたが、いかがだったでしょうか?
急性的な原因のあるケガは保険適用となります。
3割(2割又は1割)の負担になると接骨院にも通いやすくなりますね。
慢性的な肩こりや腰痛などは自己負担になることが多いですが、日頃のケアとして通うのも1つかと思います。
忙しい中でも自分の身体のケアをしながら、毎日元気に過ごしていきたいですね!
身体の痛みや不調がある方はお気軽に石本接骨院までご連絡下さい!
佐倉市王子台にある石本接骨院です。
現代日本は世界的にも最も睡眠時間が短い国の一つですが、それは大人社会に限ったことではありません。
日本の子どもは韓国とともに世界一夜更かしだそうです。
今回はその“睡眠”についてお話していきたいと思います。

1、そもそも『眠る』とはどういうこと?
人の睡眠はレム睡眠とノンレム睡眠という質の異なる2つの眠りで構成されています。
一般的に、脳の疲労は主にノンレム睡眠の時に回復し、身体の疲労は両方の睡眠で回復しますが、特にレム睡眠の時に回復すると言われています。
夜中に途中で目覚めるということは、それだけで脳や身体の疲労を十分に取ることが出来ない、質の良くない睡眠になっていることになります。
質の良い睡眠を取れているかチェック!
*規則正しい睡眠、昼夜のメリハリがはっきりと取れている
*日中に眠気をもよおすことがなく、良好な心身の状態で過ごせる
*途中で覚醒することなく、安定した睡眠が得られる
*朝は気持ち良くスッキリと目覚める
*布団に入ってから適度に時間をかけすぎずに入眠できる
*睡眠で熟睡感を得られる
*日中過度な疲労感がなく、睡眠に対して満足度が得られる
当てはまる項目はあったでしょうか?
多い人ほど、質の良い睡眠が取れていて良いですね!
反対に少ない人ほど、良質な睡眠が取れていないということになります。
2、眠ることは脳にどのような効果があるの?
①脳の疲労を「回復」
日中たくさんの刺激を受け、働いた脳は疲労しています。
脳が疲労するということは、脳に炎症が出来ているような状態で活性酸素を蓄積させてしまう状態です。
活性酸素が溜まると、自律神経にも悪影響があり、正常な機能を果たせなくなります。
睡眠は身体を休めることだけではなく、脳の疲労回復もしているのです。
②脳内に溜まった老廃物を「洗浄」
脳は寝ている時、脳脊髄液(脳と脊髄、そしてこれらを包んでいる膜の間に存在する無色透明な液体)は脳内に滲み出て、有害な老廃物を押し流してくれています。
脳脊髄液に浸すことによって、脳はイキイキと冴えた状態を保つことが出来ます。
③様々な機能を「修復」
眠っている間に、脳や内臓、ホルモン系や自律神経系、免疫系など体内の様々な不具合を修復します。
寝始めの時に多く分泌されるのが“成長ホルモン”で、骨や筋肉の成長に大きく影響します。
④記憶を定着させるための「整理」
寝ている間に、閉じた瞼の下で眼球が動いている時があります。
これは、レム睡眠(夢を見る睡眠)と呼ばれていて、日中に学習した記憶や感情を整理しています。必要な情報は定着させるとともに、不要と判断したものは、削除していく働きをしています。
3、良質な睡眠を取るために大事なことは?
⭐︎寝具
身体の負担が少ない寝姿勢を保つことが出来て、保湿性、吸湿性、放湿性の良いものを意識して選びましょう。
⭐︎温度、湿度
室温は、冬季は20度前後、夏季は26度前後、湿度は40〜70度に保つのが良いと言われています。
⭐︎就寝前の照明
夜の明るすぎる光は体内時計を乱す原因になります。
オレンジ系で温かみのある電球色のような柔らかい光を放つ照明が良いとされています。
4、子どもと大人の睡眠の質の違い
子どもと大人では睡眠の構造や時間が違うことがわかっています。
大人にとって「眠り」は頭と身体を休めるために行うものですが、子どもの「眠り」は未熟な頭と身体を発達させるために必要なものなのです。
よく“寝る子は育つ”と言いますが、子どもの脳では、寝ている間に記憶された情報の整理をするだけでなく、身体を育てる“成長ホルモン”が分泌されます。
しっかり眠ることはしっかりとした心身を作ります。
また“成長ホルモン”は肌を回復する役割もあるので、肌を若く保つためにも睡眠は大きな役割を果たしています。
5、どれくらい眠ったら良いの?
*生後すぐ~3ヶ月の睡眠時間
→ 14~17時間
赤ちゃんは1日の大半眠っていると言いますが、授乳のタイミングなどで、昼夜の区別なく、3時間おきぐらいに目覚めたり、眠ったりを繰り返しています。
*4~11ヶ月の睡眠時間
→ 12~15時間
この時期になると、睡眠時間が少し減ってきます。
*1~2歳の睡眠時間
→ 11~14時間
外遊びや外出の機会が増え、日中起きている時間が長くなります。
まだまだお昼寝は必要ですが、生活リズムが整い、夜になったら寝るという習慣が付き始めます。
*3~5歳の睡眠時間
→ 11~13時間
多くの子どもが幼稚園や保育園に通うようになり、日中の活動がメインになります。
保育園ではお昼寝の時間もありますが、年長になるとお昼寝をしない子も出てきます。
*6~12歳の睡眠時間
→ 9~13時間
小学校に入ると、習い事や塾などで帰宅が遅くなる子も増えますが、健やかな成長のためには睡眠時間を確保したいものです。
*中学生・高校生の睡眠時間
→ 8~10時間
まだまだ成長の段階です。
*大人の睡眠時間
→ 6~8時間
適切な睡眠時間は人によって異なりますが、自分に合った睡眠時間を知っておくことが大切です。
6、子どもは寝相が悪い?
脳は身体からいろいろな指令を出していて、睡眠中も調整しています。
子どもは、ノンレム睡眠で脳が休んでいる時は、コントロール出来ないため、身体が勝手に動いてしまいます。
動き回っても問題はありませんが、見た目としては寝相が悪く見えるということです。
しかし、子どもの寝相は、脳と睡眠の質だけが原因ではなく、体温も関係しています。
大人の感覚で「寒いだろう」と暖かい格好をさせすぎると、子どもにとっては暑くて仕方がないということになってしまうことも…
様子を見て寝る時の格好やかけ布団の調整をしていきましょう。
7、睡眠不足が招く様々な症状
①情緒が不安定になる
イライラしてしまったり、不安や抑うつなど気分障害を発症するリスクが高まります。
②食欲増進ホルモンが増す
睡眠不足は、食欲を刺激するホルモンの分泌を促進させ、反対に食欲を抑えるホルモンの分泌が減少します。
そのため、いくら食べても満足感を得にくく、体重増加につながるのです。
③思考力の低下
人間の脳は、神経を活発に動かす過程で、起きている時のみ有害な代謝物を発生させます。
きちんと睡眠が取れていれば問題はありませんが、しっかり眠る時間がなければ有害な代謝物を排除出来ません。
そのため、集中力の低下や頭がぼーっとしたりしてしまうこともあります。
④睡眠不足による吐き気
自立神経が乱れて胃腸の働きが低下すると、食べ物をしっかり消化出来ません。
その結果、胸やけ、吐き気、便秘、下痢などを引き起こします。
8、睡眠不足の解消

・朝日をしっかり浴びる
・規則正しい生活をする
・適度に運動する
・入浴時間をコントロールする
・覚醒作用のある飲食物を避ける
体内時計をしっかり整えることが大切です。
朝日をしっかり浴びたり規則正しい生活をしたりすることで、体内時計が整い、快眠を得られるでしょう。
さらに運動や入浴で体温を上げることでも睡眠の質が高まります。
また、コーヒーやチョコレートなどのカフェインを含む飲食物の覚醒作用があるため、寝る前の摂取は控えましょう。
今回は“睡眠”についてご紹介しましたがいかがだったでしょうか?
日々の生活を見直して、睡眠の質を向上し、今日も元気に過ごしていきましょう!
身体の痛みや不調などがあれば、石本接骨院までお気軽にご連絡下さいね!
☑指が伸びなくて困っている…
☑病院で「ばね指」と言われ治療しているがよくならない…
☑注射が必要と言われたが注射は嫌…
このブログはそんな悩みを解決できるかもしれません。
これまで数多くのばね指症例を保存療法で解決し、同業者に固定法の指導を行った経験もある佐倉市の石本接骨院院長がばね指について解説していきます。
この記事はばね指の特徴や当院ならではの施術方法、セルフケアの方法をご紹介します。症状によっては後半のセルフケアのエクササイズで改善してしまうかもしれません。ぜひ最後までお読みください。
1、指が伸びなくなる「ばね指」とは
ばね指とは手の使い過ぎなどによる炎症により、指の曲げ伸ばしの際に指の腱が通り道である腱鞘というトンネルを通り抜けられなくなり、指が曲がったままになってしまう疾患です。
曲がった指を伸ばそうとすると、パチンと痛みとともに弾くように指が元に戻ることから「ばね指」や「弾発指」などと言われます。正式には「屈筋腱狭窄性腱鞘炎」といい、腱鞘炎のひとつです。
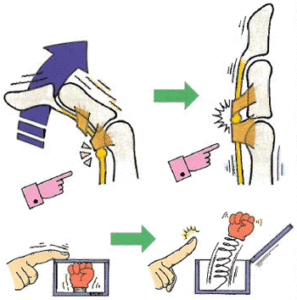
引用)日本整形外科学会HPより
ばね指は女性に多く、男性の2倍と言われています。50歳以降急激に増加し、60歳代がピークとなっています。
理由はホルモンの関係や、加齢に伴う代謝の変化により腱の通り道である腱鞘のコラーゲン成分が急速に衰えてしまうためです。
なりやすい指は「母指>中指>薬指」の順で多く、この3本で全5本中91.3%を占めると言われています。(服部ら2015)
ばね指が発症してしまう原因は大きく分けて3つ。
①腱に結節という「しこり」ができてしまい、腱鞘を自由に通行できなくなった
②腱鞘の肥厚(腫れ)、硬化により腱の通り道が狭くなってしまった
③女性ホルモンの関係により滑液という潤滑液がネバネバし、摩擦による負担が多くなった
例えるなら、「腱=電車」「腱鞘=トンネル」「滑液=自転車のチェーンの油」のように考えて頂けると、わかりやすいかと思います。
さて、ばね指の原因になりやすい腱鞘ですが、形の違いから2種類あります。
・輪っか型のA腱鞘→1~5つ
・十字型のC腱鞘→1~4つ
特に指の付け根部分にあるA腱鞘の1番目、「A1」という腱鞘に起こりやすいです。
腱鞘というのは、何かを持とうと指を曲げた際に、腱が浮き上がってしまうのを抑える役割があります。なぜA1の腱鞘になりやすいかというと、多くの把持動作は指のすべての関節を曲げます(屈曲)。その際に最も腱が浮き上がろうとする箇所がこのA1、という訳です。
さらに、何か物を持とうと力を加えた際に、腱や腱鞘には「約3倍」の負荷がかかると言われています。曲げ伸ばしを繰り返した際の摩擦ストレスに加え、腱と腱鞘が押さえつけられる圧迫ストレスにより炎症を引き起こし、腱や腱鞘が腫れてしまい、しこりができるといった流れで発症するのです。
2、ばね指になりやすい環境リスクとは
どういった方がばね指になりやすいのか、発症した方の環境を報告した論文から解説していきます。
・「長時間に渡る把持器の把持による腱への持続的圧迫刺激が最も主要な発生原因である」辻1950
・「包丁を長時間使用する作業者には弾発指が好発した」中原ら2000
・「弾発指の原因は引金動作よりも工具保持と関係が深い」黒沢ら1990
・「1時間30分以上の連続した手作業は橈骨・尺骨動脈の血流量を著明に減少させ、これが腱鞘炎の発生原因になる」Hansfordら1986
これらの報告から、長時間に渡る棒状の構造物を把持するような、例えばゴルフなどの道具を使用するスポーツ、包丁や工具などを使用する職業ではばね指の発生するリスクが高いことが分かります。
つまり、病院や接骨院などで施術を受けてもよくならない、すぐに再発してしまう、という方はこういった環境のリスクに何も対策を講じてもらえてないのではないかと思います。
仮に何か対策を講じるなら、
・グリップ等を長時間把持するような場合→グリップを太くする、包丁の柄にタオルを巻く
・工具保持などをどうしても変更できない場合→作業合間や休憩時間のストレッチ指導、指が弾発しない「工具の離しかた」を指導する
などしっかり改善に向かうためには来院できない、先生が管理できない時間帯の管理が非常に重要になります。
私は施術によってばね指を改善することはもちろんですが、その後の「ばね指を発症させない生活指導」をちゃんと教えてくれるところが良い先生だなと感じます。
3、ばね指とエコー
ばね指はその特徴的な症状と、身体的特徴などから詳しい検査を行わなくても鑑別は比較的容易にできます。ばね指か、そうでないか、程度の鑑別くらいできないと困りますよね。
ですが、私はより早く治すためには「エコー」による観察が非常に重要だと考えています。
エコーで内部を観察することで、腱が腫れているのか?腱鞘が腫れているのか?引っかかっている位置はどこだ?といったより質の高い評価が可能になり、より確信的でピンポイントに狙った施術が可能になるのです。
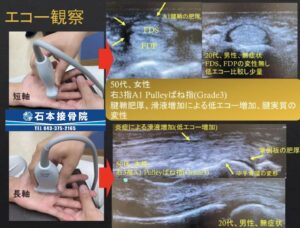
ひとえに「風邪」と言っても、鼻水がメインだったり、熱がメインだったり、咳がメインだったりと個人差がありますよね。「ばね指」と一括りするのではなく、より細かい評価をすることで、より早く改善するように心がけています。
4、ばね指とステロイド注射
整形外科でばね指と診断され、「注射しましょう」と言われたことがある方もいらっしゃると思います。「注射したけどあんまり効果無くて…」という患者さんも多いです。
実際のところ、どうなのでしょうか。
私は医師ではないので、ガイドラインに掲載されている情報を元にご紹介していきます。
一般的にばね指の注射には「ケナコルトA®」というステロイドの一種が用いられるようです。抗炎症作用が強力で、作用が長時間持続するのが特徴だそうです。
エビデンスは様々ですが、
・3か月後判定79%有効 Freiberg 1999
・1回目改善率84%、2回目改善率91%、再発手術率9% Mark 1999
・再発率:3か月以内5%、3~6か月28%、6~12か月28%、1年以上再発無し39% 堀内2006
といった古い論文ですが、比較的良好な結果を得られています。
しかし、多用することで腱や腱鞘が軟化(柔らかくなる)リスクがあり、腱の断裂等の副作用が報告されていることから、おおむね3か月程度の間隔を空けることが一般的なようです。
注射ばっかりに頼るのも良くないということです。
さらに、私の肌感覚ですが、個人的には注射で良くなったという患者さんは少ない印象です。これは薬のみの影響というよりは、一時的に症状の改善がみられても誤った使い方が改善していなかったり環境リスクへの対応がされておらず、すぐに症状が再発することで、あまり効かなかったと訴える方が多いのかなと思います。
つまり注射をしたからOK、ではなく、注射後の安静指示や環境リスクの見直し、誤った使い方の見直しなど総合的にアプローチしなければいけない、ということを理解しておきましょう。
5、当院独自の「ばね指専用固定」
あまりにも強い痛み、指の引っ掛かりが日常に支障をきたしている状態で、注射や手術は望んでいない患者さん向けに当院独自の固定法をご紹介します。
正式には「MP Extension Block Splint」と言います。ばね指の好発するA1腱鞘部分を伸ばした状態に保ちつつ、覆われていない関節は動きますので物を持つなどの簡易的な動作は可能です。
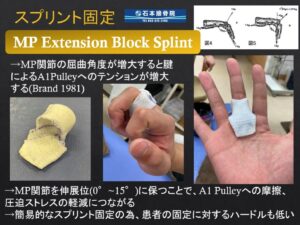
指の形に合わせて作成しますので、既製品では出せないフィット感を保ちつつ、ばね指を症状を防ぎます。大きい固定範囲では日常生活に支障をきたしますし、自分で外せないような固定だと「それはちょっと…」と選択されない方もいらっしゃいます。出来る限り支障を小さくし、かつ症状が改善するようにデザインした固定法です。
当院院長はこの固定法を外部の同業者向けに指導したことがあります。安心してご相談ください。
6、ばね指のセルフエクササイズ
これからご紹介するエクササイズは、非常に簡単かつ効果的なエクササイズを厳選しました。
いま症状がある方、手を使う作業が多くばね指を予防したい、という方にもおすすめです。
・屈筋腱のストレッチ
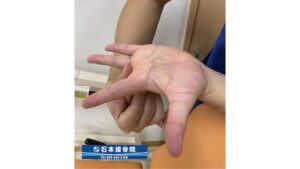
ばね指を発症する患者さんの多くは、握る動作やグーパーなどの作業が多く、指を曲げる腱の長さが短くなっているケースがあります。
上記の画像は指の付け根からしっかりと反らす方法です。症状がある方は痛みを伴う場合がありますので、無理なく行ってください。画像は私の手ですが、正常だとこのくらい反らせることが出来ます。目安にしてみてください。

また指を曲げる筋肉や腱は「2関節筋」といい、ふたつの関節をまたぐ筋肉なので、より効果を求めるのであれば肘を伸ばした状態で指先を反らせるように行っていただくと、さらにストレッチ効果が上がります。
この2つのストレッチは簡単にできて道具も必要ないので、作業の合間や休憩時間にこまめにやるように心がけてください。
伸ばしながら「3回深呼吸」するくらい時間をかけてじっくり伸ばしましょう。その時は何回も行う必要はありません。1セットをしっかり伸ばしましょう。
・ブロッキングエクササイズ
ブロッキングとは、対象の組織を狙って動かす為に、どこかの関節を固定(ブロック)して行うエクササイズです。
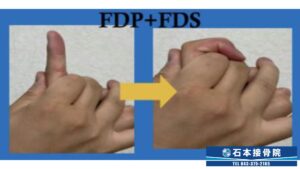
これは指を曲げる2つの腱を同時に動かすエクササイズです。第2関節のすぐ下を固定し、指先を曲げます。指の付け根の関節さえ曲がらなければばね指の症状を出さずに腱を動かすことが出来ます。痛みを伴う場合はゆっくり、少ない回数から行ってください。

次は第1関節のすぐ下を固定して、第1関節のみを曲げ伸ばしするエクササイズです。2種類ある指を曲げる腱のうち、ひとつは動かず、もうひとつは動くことで腱同士に滑走性が生まれ、滑りが良くなります。これも痛みを伴う場合はゆっくり、少ない回数で行いましょう。
各方法を1セット10回を目安に、1日2~3セット頑張りましょう。
・A1腱鞘のストレッチ(指握り体操)
ばね指の原因となるA1腱鞘は繰り返す炎症により硬化(硬くなる)します。そうなることで、さらなるばね指の症状を引き起こしますので、ここもしっかりとストレッチしましょう。

自分の指で行う場合、2~3本の指を画像のように握ります。握った指を離さずに、グッ、グッ、と繰り返し握ります。この時もゆっくりかつ、力強く握ることでよりストレッチ効果が高まります。もし引っ掛かりが起こってしまう場合は、指の本数を増やしてみてください。握る指が細いと指が深く曲がってしまい、症状が出てしまう可能性があります。

もしなにか道具を使う場合は、リモコンくらいのサイズがおススメです。画像はエアコンのリモコンでやっています。指を握るよりもしっかりしているので、より力を伝えやすく、こちらのほうがやりやすい方もいらっしゃると思います。
両方行ってみて、効果を感じるやり方、やりやすく続けられるやり方で行ってみてください。
1セット10回で1日2~3セットくらいが目安です。
いかがでしたでしょうか。
少々専門用語を使ってしまい、難しい内容だったかもしれません。ばね指とは?という部分はすっ飛ばして、後半のセルフエクササイズ部分さえやっていただければ構いません。
それで改善すれば御の字ですが、もし痛みが出たり、ひどくなる場合は、今かかっている所に相談するか、当院にご相談ください。